|
|
| Jeżeli to Twoja choroba to dołącz do grupy chorych - dodawaj ciekawe artykuły, pisz na forum, dodawaj nowe filmy, poznawaj innych chorych. |
Dołącz teraz |
|
Opis
Cukrzyca - Grupa chorób metabolicznych charakteryzująca się hiperglikemią (podwyższonym poziomem cukru we krwi) wynikającą z defektu produkcji lub działania insuliny wydzielanej przez komórki beta trzustki[2]. Przewlekła hiperglikemia wiąże się z uszkodzeniem, zaburzeniem czynności i niewydolnością różnych narządów, szczególnie oczu, nerek, nerwów, serca i naczyń krwionośnych.
Najczęstsze postacie cukrzycy wynikają ze zmniejszonej wrażliwości tkanek na insulinę (insulinooporność) wymagającej nadmiernej ilości przekraczającej zdolność wydzielania w cukrzycy typu 2, z upośledzenia/zaprzestania wydzielania związanego z uszkodzeniem/zniszczeniem komórek beta w wyspach trzustki skutkujących niedoborem insuliny w cukrzycy typu 1, bądź ze zmian hormonalnych związanych z okresem ciąży w cukrzycy ciężarnych. Typy 1 i 2 są wielogenowe, tzn. są rezultatem mutacji w wielu genach, w odróżnieniu od monogenowych, np. typu MODY.
Zasadą współczesnej terapii cukrzycy jest leczenie wszystkich zaburzeń towarzyszących chorobie, a nie tylko kontrola gospodarki węglowodanowej. Dążenie do normalizacji masy ciała, zwiększenie aktywności fizycznej, właściwa dieta, leczenie częstych w cukrzycy zaburzeń lipidowych, nadciśnienia tętniczego i innych chorób układu krążenia oraz utrzymywanie glikemii w przedziale wartości możliwie najbardziej zbliżonym do niecukrzycowych (normo-glikemii) zmniejsza ryzyko rozwoju powikłań choroby.
Cukrzyca nie jest chorobą jednolitą. Wyróżnia się kilka postaci choroby, z których najpowszechniejsze to typ 2 i typ 1.
Cukrzyca typu 1
Osobny artykuł: Cukrzyca typu 1.
Cukrzyca typu 1 (dawniej nazywana insulinozależną, IDDM (Insulin Dependent Diabetes Mellitus) lub typu dziecięcego) – jest spowodowana rzeczywistym brakiem insuliny na skutek uszkodzenia komórek Beta wysp Langerhansa trzustki. Jedynie te komórki mogą wytwarzać insulinę.
Choroba pojawia się najczęściej u dzieci i osób młodych, choć może się rozpocząć nawet po 80. roku życia. Leczenie wymaga stałego podawania insuliny. Zwykle przyczyną choroby jest uszkodzenie komórek β przez własny układ odpornościowy (autoagresja, stąd również nazwa: cukrzyca autoimmunologiczna). Tempo niszczenia komórek może być szybkie lub wolne.
Postać szybko postępująca zwykle występuje u dzieci. Wolno postępująca postać cukrzycy występująca u dorosłych nosi nazwę utajonej cukrzycy autoimmunologicznej dorosłych (LADA - Latent Autoimmune Diabetes in Adults).U 85-90% osób z cukrzycą typu 1 w chwili wykrycia choroby występują przeciwciała przeciwwyspowe i (lub) przeciwinsulinowe albo przeciwko dekarboksylazie kwasu glutaminowego (GAD), które są markerami procesu autoimmunologiczego.
Osoby z cukrzycą typu I statystycznie częściej zapadają na inne choroby autoimmunologiczne, m.in. chorobę Gravesa-Basedowa, chorobę Hashimoto i chorobę Addisona. U osób pochodzenia afrykańskiego i azjatyckiego istnieją postacie cukrzycy typu 1 o nieznanej etiologii (postać idiopatyczna), bez objawów procesu autoimmunologicznego.
Ostatecznie przeżycie osoby z tą postacią cukrzycy jest uzależnione od zewnętrznego podawania insuliny. Wydzielanie insuliny jest u nich znikome bądź w ogóle nieobecne, co przejawia się małym lub niewykrywalnym stężeniem peptydu C (fragmentu białkowego powstającego podczas produkcji insuliny) w osoczu. U osób z tą postacią choroby istnieje większe ryzyko wystąpienia kwasicy ketonowej.
Cukrzyca typu 2
Osobny artykuł: Cukrzyca typu 2.
Cukrzyca typu 2 (dawniej nazywana insulinoniezależną, ang. Non-Insulin Dependent Diabetes Mellitus, w skrócie NIDDM) – to najczęstsza postać cukrzycy. U chorych zaburzone jest zarówno działanie, jak i wydzielanie insuliny, przy czym dominującą rolę może odgrywać jedna lub druga nieprawidłowość. Chorzy są mało wrażliwi na działanie insuliny (insulinooporność). Zwykle w początkowej fazie choroby insulina jest wydzielana w większej ilości – ale niewystarczająco do zwiększonych insulinoopornością potrzeb organizmu. Po pewnym czasie jej wydzielanie spada wskutek zniszczenia nadmiernie obciążonych komórek β wysepek Langerhansa.
Dokładne przyczyny rozwoju tych zaburzeń nie są jeszcze poznane. Leczenie polega zazwyczaj na redukcji masy ciała, stosowaniu diety cukrzycowej, wysiłku fizycznego oraz doustnych leków przeciwcukrzycowych, u części chorych po pewnym czasie trwania choroby konieczna jest insulinoterapia. Ta postać cukrzycy niejednokrotnie umyka przez wiele lat rozpoznaniu, gdyż hiperglikemia nie jest na tyle wysoka, by wywołać klasyczne objawy cukrzycy.
Niemniej jednak u chorych w tym czasie mogą już powstawać powikłania cukrzycy. Cukrzyca typu 2 występuje najczęściej u osób starszych, z otyłością lub innymi zaburzeniami metabolicznymi. Otyłość, zwłaszcza nadmiar tkanki tłuszczowej w okolicy brzusznej, powoduje oporność na insulinę.
Cukrzyca ciężarnych
Osobny artykuł: Cukrzyca ciężarnych.
Cukrzyca ciężarnych – przejściowe zaburzenie, rozpoznawane na podstawie podwyższonego stężenia glukozy we krwi (któremu może towarzyszyć obecność glukozy w moczu), pojawiające się u zdrowych dotąd kobiet i ustępujące całkowicie po zakończeniu ciąży. Niemniej stanowi ono zagrożenie dla płodu i kobiety, a ponadto u 30-50% kobiet, u których stwierdzano cukrzycę ciężarnych, w ciągu najbliższych 15 lat rozwija się cukrzyca typu 2.
Uważa się, że przyczyną cukrzycy ciężarnych są zmiany fizjologiczne związane z ciążą: insulinooporność wywołana przez hormony łożyskowe (laktogen, hormon wzrostu), zaburzenia wydzielania insuliny i zwiększone wydzielanie glukozy przez wątrobę. U 3-8% kobiet trzustka nie jest w stanie zaspokoić zwiększonego zapotrzebowania na insulinę. Cukrzyca ciężarnych przejawia się głównie w 3 trymestrze, gdy najsilniej działają te hormony.
Zagrożenia dla kobiety: Zagrożenie przedwczesnym porodem, stan przedrzucawkowy, zwiększone prawdopodobieństwo cięcia cesarskiego.
Zagrożenia dla płodu: Makrosomia płodu – glukoza i aminokwasy przenikając przez barierę łożyskową pobudzają przerost wysp trzustkowych płodu, co prowadzi u niego do zwiększenia wydzielania działającej anabolicznie insuliny. Skutkiem jest nadmierne wykorzystanie substratów do budowy własnych tkanek i duża masa urodzeniowa. Nadmiar moczu wydalanego przez płód powoduje wielowodzie, które może prowadzić do przedwczesnego porodu. Znaczna hiperglikemia u matki może doprowadzić do kwasicy u płodu, obumarcia wewnątrzmacicznego bądź wad wrodzonych m.in. cewy nerwowej i serca (kardiomiopatia).
Leczenie – dietą, w razie niepowodzenia insuliną.
Inne rodzaje i przyczyny cukrzycy
zaburzenia działania komórek β warunkowane genetycznie (cukrzyca typu MODY opisano mutacje 8 różnych genów (MODY1-8), mutacje genów mitochondrialnych)
warunkowane genetycznie defekty działania insuliny
LADA - autoimmunologiczna postać cukrzycy zbliżona do cukrzycy typu 1 ujawniająca się w wieku dorosłym
choroby zewnątrzwydzielniczej części trzustki (np. w przebiegu mukowiscydozy, zapaleń, nowotworów, hemochromatozy)
endokrynopatie (np. choroba Cushinga, nadczynność tarczycy, guz chromochłonny nadnerczy, glukagonoma, somatostatinoma, akromegalia)
cukrzyca wywołana przez leki lub inne substancje chemiczne (np. glukokortykoidy, hormony tarczycy, dilantyna, α-interferon)
cukrzyca wywołana przez zakażenia (np. różyczka wrodzona, wirus cytomegalii)
inne zespoły o podłożu genetycznym, mogące przebiegać z cukrzycą (zespół Downa, zespół Klinefeltera, zespół Turnera, zespół Pradera-Williego, ataksja Friedreicha, pląsawica Huntingtona, porfiria)
rzadkie postacie cukrzycy o podłożu immunologicznym
cukrzyca noworodkowa - spowodowana defektem podjednostki Kir 6.2 kanału potasowego w komórkach β; ujawnia się zwykle w wieku niemowlęcym, może być skutecznie leczona przez stosowanie doustnych pochodnych sulfonylomocznika
Genetyczne uwarunkowania cukrzycy
Czynniki predysponujące
Podatność na cukrzycę typu 1 i 2 jest dziedziczna. Wydaje się jednak, że nawet u tych, którzy odziedziczą skłonność do cukrzycy typu 1 konieczny jest czynnik środowiskowy. Typ 1 jest wywoływany przez pewne infekcje (głównie wirusowe) lub (u mniejszej grupy pacjentów), przez stres lub ekspozycję środowiskową (m.in. na leki i niektóre związki chemiczne). Jako możliwe czynniki środowiskowe podejrzewano wirusy czy białka mleka krowiego. Istnieją indywidualne podatności genetyczne na pewne czynniki, które mogą wywołać cukrzycę, co powiązano z konkretnymi genotypami HLA. Prawdopodobnie za podatność odpowiada wiele genów. Wcześniej przejawiające się przypadki są zwykle silniej uwarunkowane genetycznie – jeśli jedno spośród bliźniąt jednojajowych zachorowało przed 6 rokiem życia, drugie zachorowało w 60% przypadków. Gdy choroba objawiła się po 25 roku życia, rodzeństwo zachorowało jedynie w 5% przypadków. Niewielka część osób z cukrzycą typu 1 posiada zmutowany gen, który jest przyczyną cukrzycy MODY.
Typ 2 ma silniejsze powiązanie z dziedziczeniem. Krewni pierwszego stopnia osoby chorej na cukrzycę typu 2 mają znacznie większe ryzyko powstania cukrzycy tego typu. Im więcej chorych krewnych się posiada, tym większe ryzyko. W przypadku wystąpienia choroby u jednego z bliźniąt jednojajowych, ryzyko wystąpienia u drugiego jest bliskie 100%.
Jednymi z genów mających znaczenie dla rozwoju cukrzycy typu 2 są KCNJ11, który koduje kanał potasowy wysepek wrażliwy na ATP, Kir6.2 oraz TCF7L2, który reguluje ekspresję genu proglukagonu a co za tym idzie produkcję peptydu przypominającego glukagon-1[2]. Dodatkowo, dla samej otyłości (która jest osobnym czynnikiem ryzyka cukrzycy typu 2) dziedziczenie ma duże znaczenie. Podobnie jak w typie 1, uważa się, że za podatność odpowiada wiele genów.
Różne zespoły o podłożu genetycznym mogą także przebiegać z cukrzycą, jak na przykład dystrofia miotoniczna oraz choroba Friedreicha. Zespół Wolframa jest zaburzeniem neurodegeneracyjnym dziedziczonym autosomalnie recesywnie, którego pierwsze objawy pojawiają się w dzieciństwie. Należą do nich: moczówka prosta, cukrzyca typu 1, atrofia nerwu wzrokowego oraz wrodzona głuchota.
Rozpoznanie
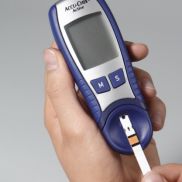
Stężenie glukozy we krwi
Podstawowym objawem cukrzycy jest podwyższenie stężenia glukozy we krwi. W zależności od zaawansowania choroby może ono występować jedynie po spożyciu węglowodanów lub niezależnie od niego. Zawartość cukru we krwi (glikemię) podaje się w miligramach na 100 ml krwi (mg%) lub w milimolach na litr (mmol/l); związek między nimi określany jest wzorem [mmol/l] x 18 = mg%.
I tak prawidłowa glikemia na czczo to 60-99 mg/dl (3,4-5,5 mmol/l), w 2 godzinie testu doustnego obciążenia glukozą glikemia poniżej 140 mg/dl (7,8 mmol/l). Za normoglikemię, czyli poziom cukru we krwi u zdrowego człowieka, przyjmuje się przedział 80 - 120 mg%. Niższe stężenie glukozy oznacza hipoglikemię, a wyższe oznacza:
stan przedcukrzycowy (ang. prediabetes) czyli:
nieprawidłowa glikemia na czczo (ang. IFG – Impaired Fasting Glucose): na czczo 100-125 mg/dl (5,6-6,9 mmol/l) lub
nieprawidłowa tolerancja glukozy (ang. IGT – Impaired Glucose Tolerance): w 2 godzinie testu doustnego obciążenia glukozą glikemia 140-199 mg/dl (7,8-11 mmol/l).
cukrzycę, gdy:
stężenie glukozy zmierzone o dowolnej porze doby przekracza 200 mg/dl i występują objawy hiperglikemii (polidypsja, poliuria),
dwukrotnie poziom glukozy na czczo przekracza 126 mg/dl (7,0 mmol/l),
w 2 godzinie testu doustnego obciążenia glukozą poziom glukozy przekracza 200 mg/dl (11,1 mmol/l).
Normy według wytycznych WHO.
Jednym ze wskaźników stężenia glukozy jest frakcja hemoglobiny, która uległa glikozylacji (przez glukozę znajdującą się we krwi), hemoglobina glikowana (HbA1c). Badanie odzwierciedla średnie stężenie glukozy w ciągu ostatnich 2-3 miesięcy, z czego największy wpływ mają ostatnie dwa tygodnie. Wartość progowa zależy od metody oznaczenia stosowanej przez laboratorium, zazwyczaj za nieprawidłową uważa się HbA1c powyżej 6%.
Wartość HbA1c przy diagnozie ma znaczenie jedynie pomocnicze, u chorych używa się jej natomiast jako wskaźnika skuteczności terapii (z zastrzeżeniem, że odzwierciedla średnią glikemię), przyjmując zwykle za oznakę dobrej kontroli glikemii HbA1c poniżej 7% lub 6,5%. Chorzy utrzymujący niską HbA1c mają rzadziej powikłania cukrzycy. Zbyt niska wartość HbA1c sugeruje częste hipoglikemie. Wskaźnik jest niewiarygodny przy wariantach hemoglobiny.
Źródło:Wikipedia
Objawy
Podstawowym objawem cukrzycy jest podwyższenie stężenia glukozy we krwi, wielomocz, zwiększone pragnienie, żarłoczność, oddech może nabrać zapachu acetonu, nudności. Często chorzy tracą ostrość widzenia.
|
czytaj wszystkie
 Ostatnie akrtykuły
Ostatnie akrtykuły
Cukrzyca jest poważnym utrudnieniem dla osób które chcą schudnąć ale nie jest czymś co zupełnie uniemoliwia to.
Najpierw powstał pomysł a on zaowocował powstaniem nowego czasopisma skierowanego do chorych na cukrzycę i ich bliskich.
W ...
Pojawiła się nowa, obiecująca metoda leczenia cukrzycy za pomocą komórek macierzystych.
Jeśli Ty sam/a lub ktoś z tw...
Grejfruty to pysznei zdrowe owoce ale skrywają w sobie jeszcze inne tajemnice zdrowotne.
Zawarty w grejpfrucie flawonoid &n...
Cukier daje nam konieczną do wielu czynności energię jednak może on również nas zgładzić.
Cukier...
|
 Strona główna
Strona główna Przeglądaj
Przeglądaj Profil
Profil Poczta
Poczta

 Forum choroby - ostatnie posty
Forum choroby - ostatnie posty
 Ostatnie akrtykuły
Ostatnie akrtykuły
 Nowi użytkownicy
Nowi użytkownicy







 Najnowsze lekarstwa
Najnowsze lekarstwa